Содержание
Инсеминация: процент успеха


Дата публикации:
14.02.2020

Время чтения:
10 мин
Что называется искусственной инсеминацией
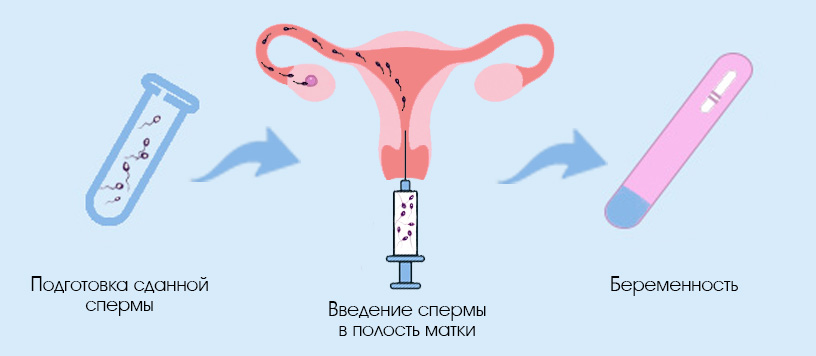
Искусственная инсеминация – одна из наиболее простых в исполнении и давно применяемая методика искусственного оплодотворения, заключающаяся во введении спермы в репродуктивные пути женщины. Процедура представляет собой введение обработанной спермы мужчины непосредственно в половые (репродуктивные) пути женщины. Это может быть введение спермы во влагалище (внутривлагалищная инсеминация), или непосредственно в брюшную полость (внутриперитональная инсеминация); в наши дни наиболее распространена внутриматочная инсеминация. Первые два способа представляют лишь исторический интерес и по ряду причин применяются редко. Эффективность (процент положительного результата) на уровне 20-25%, однако это, по-прежнему, популярный и часто используемый метод лечения бесплодия.
Преимущества и недостатки
Длительная история применения инсеминации (в практике акушера-гинеколога она уже не первый десяток лет) – залог того, что методика отработана до мелочей, а доступность сделала её довольно популярной среди пациентов.
Преимущества инсеминации:
-
Испытанность, отработанность методики;
-
Невысокая стоимость (т.н. «сдвоенная инсеминация стоит в 4-6 раз меньше ЭКО со стимуляцией);
-
Возможность применения при умеренно сниженной фертильности спермы;
-
Возможность повторения (нескольких попыток);
-
Минимальное влияние на здоровье/самочувствие пациентки;
-
Возможность увеличения эффективности процедуры путем «легкой стимуляции».
Метод, однако, не лишен недостатков:
-
Низкая средняя эффективность: даже при проведении инсеминации с «легкой стимуляцией» вероятность беременности после отдельной процедуры невелика: в лучших клиниках она доходит до 25%;
-
Необходимость частого мониторирования роста фолликула/ фолликулов: иногда приходится до 4-5 раз посетить врача перед процедурой;
-
Строгие требования к качеству спермы: фертильность её должна быть не ниже определенных показателей: в случаях с выраженными нарушениями методика неэффективна;
-
Относительные ограничения по возрасту: проводить инсеминацию пациенткам старше 35 лет чаще всего неразумно и чревато затягиванием достижения главной цели – получения беременности;
-
При внешней простоте методики она, тем не менее, требует наличия оснащенной эмбриологической лаборатории и квалифицированного персонала.
Показания к проведению процедуры
Показания к инсеминации можно разделить на две основные группы:
Женский фактор:
-
Бесплодие неясного происхождения: обследование супружеской пары не выявило отклонений и есть смысл начать лечение наименее дорогим и наиболее простым и испытанным способом;
-
Отсутствие полового партнера (у одинокой женщины);
-
Вагинизм (невозможность половой жизни у женщины, связанная с непроизвольным спазмом влагалища);
-
Рубцовые изменения шейки (после оперативных вмешательств) и воспаления шейки;
-
Аномалии развития репродуктивных органов, делающие самостоятельное зачатие проблематичным;
-
Шеечный фактор бесплодия (его еще называют несовместимостью) - невозможность сперматозоидам преодолеть шеечную слизь.
-
Некоторые заболевания/нарушения функции репродуктивной сферы, приводящие к «сбоям» процесса овуляции: недостаток эстрогенов вплоть до ановуляции (отсутствие овуляции) или другие нарушения и пр.
Мужской фактор:
- Сниженная способность спермы к оплодотворению (фертильность), при которой количество здоровых (фертильных) сперматозоидов в естественных условиях не хватает для оплодотворения. В этих случаях подготовка сперматозоидов в лабораторных условиях делает фертильность спермы достаточной для оплодотворения яйцеклетки.
Условия для проведения инсеминации
Для того, чтобы понять, какие обязательные условия нужны для выполнения инсеминации, разберем, как происходит зачатие в естественных условиях.
Итак, после полового акта сперматозоиды попадают во влагалище и начинают движение «вверх» по репродуктивному тракту: через шейку матки, полость матки, и затем, через отверстие в трубных углах, - в трубы. Именно в одной из труб они и встречаются с яйцеклеткой. Образовавшийся в результате оплодотворения эмбрион движется в сторону матки и на 5-6й день развития попадает в полость матки, где и происходит т.н. имплантация (прикрепление к стенке матки).
Значит, чтобы половые клетки встретились, необходимо соблюдение обязательных условий: трубы должны быть проходимы, а сперма достаточно фертильной (после обработки). Следовательно, проверка проходимости труб и спермограмма – проводятся при обследовании в первую очередь.
Противопоказания, риски и осложнения
Противопоказания к инсеминации – редкость, а риск осложнений минимален. Главным противопоказанием к инсеминации является невозможность вынашивания беременности; список диагнозов, при которых вынашивание беременности противопоказано, содержится в Приказах Минздрава. При наличии противопоказаний к беременности, инсеминация не проводится. Противопоказанием для инсеминации, помимо указанных в нормативных документах, может стать доказанная аллергия на сперму партнера (даже после обработки!). Невозможность проведения инсеминации при наличии вагинизма, страха – неактуальна: в таких ситуациях процедуру проводят под внутривенным наркозом.
К крайне редким осложнениям инсеминации можно отнести возможность обострения воспаления (аднексита, например), если о нем не было известно заранее; собственно, подробное обследование согласно Приказа 107Н в купе с изучением ситуации лечащим врачом, должно исключить такого рода проблемы.
Подготовка к процедуре
Крайне важно перед процедурой пройти подробное обследование: в России оно регламентировано Приказом 107Н. Обследование можно пройти как в женской консультации (поликлинике), так и в специализированной клинике, под контролем репродуктолога. Второй вариант предпочтительнее: специалист может проследить за тем, чтобы при необходимости дополнительные исследования были проведены сразу, параллельно с основными. Обследование должны пройти оба супруга; все результаты должны быть оценены врачом - репродуктологом. На основании изучения данных обследования ставится диагноз с указанием формы бесплодия (требующей лечения именно инсеминацией).
Инсеминация привязана к овуляции – манипуляция проводится именно в период овуляции. Перед процедурой партнер сдает сперму, она обрабатывается эмбриологом (очищается и концентрируется) и затем вводится в матку пациентки врачом-репродуктологом. Длительного преьывания в стационаре клиники не требуется: мы отпускаем через 30 минут после инсеминации.
Этапы проведения инсеминации
На первом этапе пациентке проводят мониторинг фолликула (фолликулов) с помощью УЗИ, чтоб максимально точно определить дату предполагаемой овуляции. Обычно инсеминация делается в естественном цикле без стимуляции: для выбора времени инсеминации врач только отслеживает время наступления овуляции, не вмешиваясь в менструальный цикл. Инсеминация может быть проведена в естественном цикле со стимуляцией яичников. Пациентке назначают гонадотропины в низких дозах, чтобы вызвать рост не одного, а двух-трех фолликулов. Кроме того, для повышения вероятности успеха часто проводят две процедуры: непосредственно перед овуляцией (в день овуляции) и сразу после неё (т.н. «сдвоенная инсеминация»). Для программирования овуляции иногда вводят триггер (вещество, обеспечивающее овуляцию в заданный промежуток времени). В этом случае намного проще выбрать время проведения овуляции.
В день инсеминации супруг/партнер должен прибыть в клинику чуть пораньше, чтобы сдать сперму на час раньше инсеминации (для её обработки потребуется около 45 минут). Рекомендуется 3-4 дня воздержания перед сдачей спермы. Сперму центрифугируют и обогащают специальными растворами. При проведении инсеминации спермой донора сперму предварительно выбранного донора размораживают за час перед манипуляцией, проверяют её состояние, и затем проводят инсеминацию.
Внутриматочная инсеминация обычно проводится в операционной. Пациентка госпитализируется в дневной стационар за 30-40 минут до процедуры. Процедура безболезненная, но изредка приходится её проводить под внутривенным наркозом.
Под контролем УЗИ в полость матки ближе ко дну вводят обработанную сперму. После проведения процедуры мы просим пациентку остаться в операционной на 5-10 минут, полежать на том боку, который соответствует стороне овуляции (например, если овуляция ожидается в правом яичнике, то на правом боку), после можно вставать. Необходимости в пребывании в медицинском учреждении нет, но в нашей клинике пациентке предложат чаю со сладостями; чтобы она могла расслабиться и привести мысли в порядок, ведь впереди двухнедельное ожидание результата! Зачастую такого получасового «тайм-аута» бывает вполне достаточно для создания позитивного настроя!
Ощущения после инсеминации вполне обычные: ждать каких-то изменений не стоит. Ни дискомфорта, ни боли нет.
Так проходит и «одноразовая» (когда инсеминация проводится сразу после овуляции), и сдвоенная инсеминации.
Процент положительного результата
Процент положительного результат рассчитывают на одну попытку; другими словами, это вероятность наступления беременности в одном цикле (не зависимо от наличия стимуляции или количества процедур). Обычно что интересует пациентов в первую очередь: каков процент успеха «с первого раза»?
Вероятность беременности даже в естественном цикле зависит от ряда факторов: самое важное — это качество яйцеклеток, которое определяет качество образовавшихся эмбрионов. В возрасте младше 35 лет примерно половина яйцеклеток с нарушениями морфологии и гнетики; при нормальном качестве спермы партнера именно половина эмбрионов будут «здоровыми». К 38-40 годам количество поврежденных яйцеклеток возрастает и пригодна для оплодотворения лишь каждая 5я-7я. Таким образом, даже правильно подготовленная и точно рассчитанная инсеминация не всегда заканчивается беременностью (ибо уже образовавшийся эмбрион может не имплантироваться из-за генетических поломок). Поэтому, в возрасте старше 35 лет наиболее эффективно в лечении бесплодия ЭКО. В таком возрасте попытки инсеминаций малоэффективны и лишь затягивают ситуацию, увеличивая время достижения главной цели - беременности.
Процент положительного результата (вероятность наступления беременности) после инсеминации по миру не превышает 20-25% даже в относительно молодом возрасте. Часто проведение инсеминации становится своеобразным шагом к ЭКО, особенно в «пограничных случаях», когда надежда на беременность остается, и супруги желают испытать шанс на беременность наиболее близким к естественному способом. Процент успеха после таких инсеминаций зачастую еще ниже… Имеют значение и некие предубеждения, страхи перед гормональной стимуляцией, которые, как показывают новейшие исследования, при должном предварительном обследовании, необоснованы.
Читайте также:
Информация проверена
экспертом

Аншина Маргарита Бениаминовна
Основатель Центра Репродукции и Генетики «ФертиМед»
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. Диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения Вам следует обратиться к лечащему врачу.