Пренатальная диагностика
Пренатальная диагностика заключается в следующем:
При сроке 11–12 недель выполняют УЗИ и анализ крови на хорионический гонадотропин (ХГ) и белок PAPP-A. Данные УЗИ и анализа крови вводят в программу расчета риска. Если программа показывает, что риск рождения ребенка с хромосомным дефектом велик, то генетик рекомендует второй этап пренатальной диагностики – амниоцентез (прокол плодного пузыря) с последующим культивированием и исследованием клеток, полученных из амниотической жидкости (Рис 1). На основании этого исследования делают заключение о состоянии генетического аппарата плода и дают рекомендации – вынашивать или прервать беременность. Риск самопроизвольного выкидыша после амниоцентеза не превышает 2%.
В последнее время наметилась тенденция проводить пренатальную диагностику на более ранних сроках беременности, начиная с 7–8 недель (в I триместре). В этом случае выполняют не амниоцентез, а биопсию хориона (Рис 2). Риск самопроизвольного выкидыша в этом случае еще меньше, а последствия искусственного прерывания беременности (при наличии хромосомного заболевания у ребенка) значительно мягче, чем во II триместре беременности.
Амниоцентез и биопсия ворсин хориона это инвазивная пренатальная диагностика.
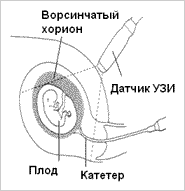
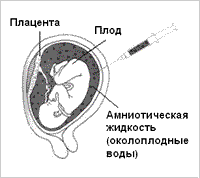
Рис 1.Амниоцентез Рис 2. Биопсия хориона
Неинвазивная пренатальная диагностика
В последние годы все большую популярность завоевывает метод неинвазивной пренатальной диагностики, при которой не делается биопсия хориона или амниоцентез, которых так боятся все беременные. Из крови беременной женщины выделяют ДНК ребенка и определяют в ней хромосомную патологию. При обнаружении таковой выполняется подтверждающий тест – инвазивная хромосомная диагностика на материале, полученном путем биопсии хориона или амниоцентеза. И только при подтверждении генетической патологии больной рекомендуют прервать беременность. Метод показал высокие информативность и надежность.







